Jeg er kommuneoverlege i Bø i Vesterålen og jeg alltid har alltid vært det. Rammevilkårene, og mine faglige og ikke minst personlige begrensninger gjorde at jeg etter hvert følte at jobben som kommuneoverlege ikke lenger var en forundringspakke av muligheter men en tvangstrøye av umuligheter. Jeg trengte en pause og søkte meg bort fra Bø, fra Nordland, fra utkant- Norge. Jeg så for meg et opphold i en mellomstor by i New Zealand, med mindre arbeidsbelastning enn hjemme og fremfor alt uten vaktbelastning.
Jeg ble tilbudt Kaikoura. En liten plass med 3500 innbyggere, 2,5 timer fra nærmeste større by. Kontinentalsokkelen kommer svært nært land her, spermasetthvalhanner kommer hit for å spise og vokse før de drar til varmere vann for å finne seg en partner. Kaikoura er et marint paradis og et senter for hval og delfinturisme. For noen kan dette høres kjent ut. Jeg søker meg bort fra Vesterålen og hvalsafariene, og drar så langt bort som mulig, bokstavelig talt til andre siden av jordkloden og havner i Andenes. I Andenes der jeg møtte Nord-Norge for første gangen, ble forelsket og ble. Jeg vurderte å takke nei til Kaikoura, men når skjebnen biter deg i baken så må man ikke blir irritert men fascineres, ikke avvise livets absurditeter, men dyrke dem. Jeg takket ja og er svært glad for det.

Det er mye som er forskjellig
Jeg har nå jobbet i tre måneder i Kaikoura. Selvsagt er det mye som er annerledes. De praktiske utfordringene kan føles overveldende i begynnelsen; Nye datasystemer (omtrent like ugjennomtrengelige som System X), et villniss av ulike finansieringsordninger, man må finne ut hvem som er hvem og hvem som gjør hva, medisiner med generiske navn og behandlingsrutiner som er ulik, forkortelser som er like ubegripelige som øyelegenotater, og sosiokulturelle tegn som er vanskelige å forstå
Det å jobbe i et fremmed miljø viser med all tydelighet hvor mye autopiloten er påslått når jeg jobber hjemme i kjente omgivelser med kjente pasienter og kjente kollegaer. Her snakker jeg med pasientene på engelsk, men undersøker dem på samme måte som hjemme. Når jeg skal skrive journalnotat så tenker jeg på engelsk, men til min store frustrasjon så kommer teksten ut på norsk. Jeg tenker: «the patient had normal reflexes, and preserved strength», og ut av fingrene kommer «sidelike reflekser, normal kraft».
Språkutfordringene gjør også at det ikke er muligheter til å hvile i samtalen. Jeg må være tilstede hele tiden, i en zen-lignende tilstand, i full oppmerksomhet på alt som skjer relasjonelt og medisinsk. Jeg skjønner hvor energisparende det er å gå på autopilot og hvorfor vi er skapt til å handtere en overflod av informasjon gjennom å ignorere brorparten av den. Jo mer kjent vi er i en situasjon, desto mer er vi i stand til å ignorere. For eksempel bilkjøring der vi kan kjøre bil mange mil uten å huske en døyt hvor vi har kjørt og hvordan. På samme måte kan jeg hjemme jobbe en hel dag med pasienter uten å huske noe særlig av de rutinemessige oppgavene, hvordan jeg tok blodtrykk, lyttet på lungen og skrev journalnotat. Her føles alt nytt og hjernen tror at all informasjon er viktig, noe som kan være veldig slitsomt.

Men også mye som er likt
Pasientene er som hjemme; eldre, pratsomme damer som pynter seg før de kommer til legen, kravstore kjerringer som aldri blir fornøyde, småbarnsforeldre som er urolige, tause ungdommer og fortvilte mennesker som har forstrukket seg, og naturlig nok noen pasienter som “ikke er helt rett”. Saksene er like uskarpe som hjemme og reflekshammeren er alltid borte fra akuttrommet.
Vi har de samme utfordringene med tilgjengelighet og kontinuitet og sliter med å få rett pasient til rett helsepersonell til rett tid med rett informasjon. Det kan virke som om forventingene fra pasientene og kravene til helsepersonell er like, noe som skaper en profesjonskultur som føles kjent. Allmennlegene i Kaikoura hadde håndtert fastlegehverdagen i Vesterålen helt fint og sekretærene og sykepleierne kunne vært plassert på et legekontor i Bø og fungert aldeles utmerket.

Hvor er alle sykemeldingene og uføresakene?
Pasientene plages i stort sett av det samme som i Norge. New Zealandere liker å beskrive seg selv som gjestfrie og avslappede, et land med surfere som går i shorts og sandaler på jobb, der «Work – Life balance» er viktig. Flere av pasientene sier at de har flyttet til Kaikoura for å kunne surfe, jakte, og dykke, og for å kunne nyte livet.
Jeg får en følelse av at alle kjører omkring med surfebrett på taket og terrengsykler hengende bak bilen. Samtidig jobber de mye, ofte har de flere arbeidsgivere, og sykefraværet er trulig svært lavt, men ingen som jeg har spurt vet. En av forklaringene kan naturligvis være at sykefraværskompensasjonen er svært dårlig og at folk er nødt til å jobbe. Konsekvensene er uansett at jeg som allmennlege skriver et par sykepengeattester per uke og jeg har enda til gode med å skrive en uføresøknad. Jeg savner det ikke.
Det å ta ”seden dit man kommer”
Det har gått forbausende fort å tilpasse seg til New Zealand. Jeg klarer meg uten CRP, Hb, spirometri og celleteller. Jeg greier å skrive ut resepter, og pasientene skjønner i stort sett hva jeg sier. Jeg kjører på venstre side av veien, forventer godt vær hele tiden, regner energi i KJ i stedet for kcal og jeg har våtdrakten og surfebrettet liggende i bilen til enhver tid. Jeg har likevel ikke begynt å gå med shorts på jobben, og bruker fortsatt legehåndboken og felleskatalogen.
Allmennleger handterer det som er vanlig, her som hjemme. Der er et hull i ozonlagret over New Zealand som gjør at UV strålingen er svært sterk her og det er lett å brenne seg. Den eldre generasjonen brukte ikke solkrem, og hudkreft er svært vanlig her. Så vanlig at alle allmennleger må kunne behandle SCC (skivepitelkreft), basalcellcarcinom, og maligne melanomer. Mange av de eldre pasientene ser ut og føles som øgler, med tykk, hornete hud på underarmer, hender og i ansikt. Behandling med kryo og fluoracil gjøres av alle leger på kontoret og til og med jeg, som er korttidsvikar forventes å vurdere, behandle og følge opp pasienter med hudkreft.
Jeg føler at jeg er blind og døv – sosiokulturelt ignorant
Kaikoura er en distriktskommune langt fra sykehus med hav og fjell, og det er Bø i Vesterålen også. Som jeg nevnte tidligere har Kaikoura 3500 innbyggere og et ukjent antall midlertidige boende. Det er mange som har flyttet til Kaikoura for å pensjonere seg, og det er flere overvintrede hippier som bor i dalstrøkene rundt tettstedet. I tillegg er der en stor befolkning som er Maori og som har sine egne sosiokulturelle særegenheter. Som allmennlege er det viktig å kjenne sin populasjon, sitt samfunn, for å kunne lese og forstå pasienten som kommer på kontoret. Det har tatt meg mange år å skjønne meg på Bø-samfunnet, og den sosioøkonomiske kompleksiteten i Kaikoura gjør det vanskelig å forstå hvordan ting henger sammen.
Utfordringer med språk og manglende kulturforståelse gjør at jeg ikke er i stand til å plassere pasientene på samme selvfølgelige måte som hjemme i Bø. Jeg snakker godt engelsk, men greier ikke å høre de små nyansene, det som blir sagt mellom ordene. Det er vanskelig for meg å vite om pasienten snakker uttalt dialekt som jeg ikke helt skjønner, eller om pasienten ikke har selvinnsikt. Jeg vet ikke om pasienten er fattig eller om det er et kulturelt bevisst valg å kle seg i skitne shorts og flip-flops. Jeg føler meg ofte grov og klossete i møtene med pasientene. Konsultasjonene føles ofte overfladiske, og jeg går med en kontinuerlig gnagende mistanke om at jeg går glipp av viktig informasjon. Heldigvis er legekontoret fullt av mennesker med inngående kjennskap til samfunnet og enkeltmenneskene som bor her og alle er mer enn villige til å snakke om lokalsamfunnet og dess særegenheter.
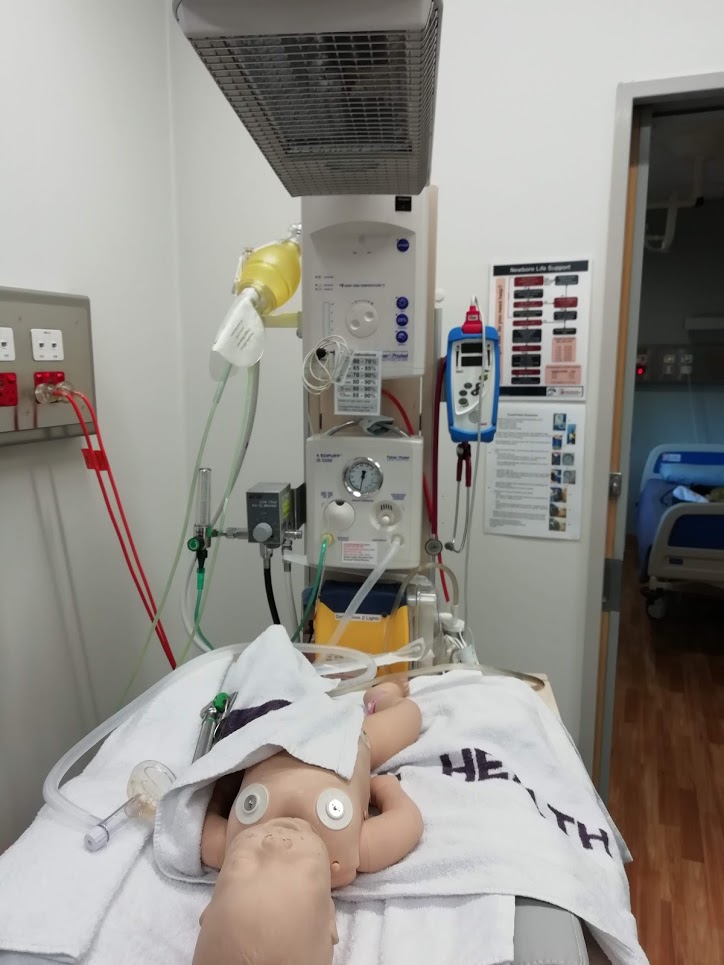
Kaikoura Healtcare Ltd – sykehus, distriktsmedisinsk senter eller sykestue
Kaikoura Healthcare Ltd består av privat allmennlegetjeneste, et sykehus med syv plasser, fødestue, sykehjem med 15 senger, jordmortjenester, fysioterapi, lokaler for hjemmesykepleie og psykiatri samt røntgenavdeling. Helsesenteret er nytt, bygget rett før det store jordskjelvet som rammet Kaikoura i 2016. Kaikoura har som sagt 3500 innbygger, men der er også hundretall mennesker som jobber med å reparere veier, jernbane og bygg etter jordskjelvet.
I tillegg er der et stort antall ungdommer som jobber på Work-Holiday Visa i turistindustrien for å betjene de over 1000 000 turister som besøker Kaikoura hvert år. Det sier seg selv at de fire allmennlegene som skal betjene dette har det travelt. Det er lange dager fra 0830-1730 med minst 24 konsultasjoner/dag. Sykepleierne har en annen, mer selvstendig rolle enn hjemme og har ofte egne konsultasjoner, men flere av pasientene trenger likevel tilsyn av lege. Pasientene innlagt i sykehuset må vurderes og følges opp. Sykehuset er på størrelse av en norsk sykestue men ambisjonsnivået er mye høyere. Vi behandler selvsagt eldre pasienter med pneumoni, KOLS og pyelonefritt, men også mer kompliserte tilstander som hyperglykemiske ketoacidoser, sepsis og barn med potentielt alvorlig sykdom.
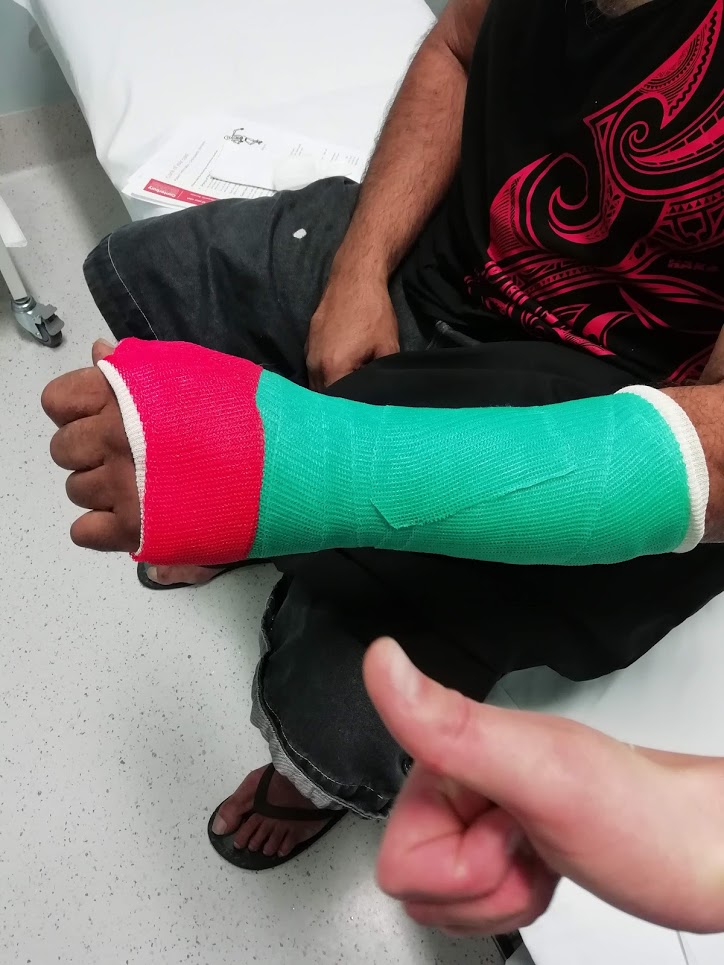
Røntgen er forbausende artig
Helsesenteret har røntgenutstyr som betjenes av radiografer fra Christchurch en dag i uken. Resten av tiden er det vi leger som tar bilder av ekstremiteter, skulder og lunge. I praksis er det snakk om skjelettskader. Det er helt utrolig hva mennesker på ferie greie å få til. De ramler i fylla, detter ned fjell, sklir på båtdekk, faller av sykler og noen blir dessverre også banket opp. Bilder tas av oss leger, som etter råd fra ortopeder i Christchurch også primærbehandler.
Ambulansetjeneste uten rammer og krav
Vi har firdelt hjemmevakt. Ambulansetjenesten i New Zealand drives av en stiftelse, St Johns, som i stor grad finansieres av frivillige donasjoner. Det er ingen formelle krav til utrykningstid eller kompetanse i ambulansen, og store deler av døgnet mangler ambulansen kvalifisert helsepersonell. Ofte er ambulansen enmannsbetjent. Derfor har man etablert en tilleggstjeneste, Prime responders der vi leger som har vakt støtter ambulansen og ofte må erstatte ambulansen ved oppfølgning av trygghetsalarm.
Litt utenfor komfortsonen
I praksis betyr dette at jeg som lege i Kaikoura ikke bare er allmennlege, men også sykehuslege, radiograf og i perioder ambulansepersonell og hjemmesykepleie. Når jeg har vakt føler jeg meg som en forstrukket blekksprut som alle drar i. Mange av de pasienter vi behandler lokalt på sykehuset hadde jeg sendt direkte til Vesterålen sykehus uten å tenke så mye over videre utredning og behandling. Her henviser jeg til sykehuset over gangen og møter meg selv i døren. Kunnskapsmangel er ikke det største problemet (internett er en gave), men forskjellen i kultur, i tempo og mental innstilling mellom allmennpraksis og lokalsykehus er stor, og det å gå fra kjappe, raske beslutninger om stort sett friske mennesker, til å behandle alvorlig syke pasienter som krever nøyaktighet og ettertanke er svært krevende.
Det er likevel en svært lærerik og nyttig erfaring å være usikker og famlende igjen, føle på vaktangst og uroe seg for om jeg greier å sette nål på den blødende pasienten i bilulykken som selvsagt kommer til å kjøre av veien på min vakt. Jeg skjønner hvor mye lokalsykehuset og ambulansetjenesten i Bø betyr for min trygghet som allmennlege på vakt hjemme, og min forståelse for de nye unge legene som nøler med å påta seg ansvaret for legevakt og akuttmedisin i distriktene er nok større enn den har vært.
Kompetanse tilpasset behov og ikke tilbud tilpasset kompetanse
Befolkningen i New Zealand er konsentrert omkring Aukland på North Island, men en stor del av befolkningen, i likhet med i Norge, bor i distriktene. Over hele NZ finnes det 26 rural hospitals med alt fra en seng til større sykehus sammenlignbare med et lokalsykehus i Norge. De to faste legene i Kaikoura er begge spesialister i Rural Hospital Medicine, en spesialitet som ble etablert i 2005 for å møte utfordringene i helsetjenesten i områder langt fra store befolkningssentra og sykehus.
I New Zealand har man med andre ord valgt å tilpasse utdanningssystemet til behovet i befolkningen. I Norge er små lokalsykehus kontinuerlig truet av mangel på spesialister med egnet kompetanse for å jobbe der. Det å etablere små distriktsmedisinske senter slik som i Kaikoura er likevel ikke helt ukomplisert, og den faglige kvaliteten i sykehuset i Kaikoura er helt avhengig av kompetansen til, og tilstedeværelsen av, de to faste legene med egnet spesialistutdanning, noe som gjør systemet svært sårbart.
Store utfordringer i allmennlegetjenesten – her som hjemme
Slik jeg ser det er det ikke rart at Kaikoura og andre distriktskommuner i NZ har problemer med å rekruttere allmennleger, men i likhet med i Norge er utfordringene i allmennlegetjenesten ikke begrenset til distriktene. Der er en generell legemangel i New Zealand og 40 % av alle leger er født utenlands. Antallet allmennleger i NZ har fulgt befolkningsøkningen, men antall årsverk har gått ned med 12 % samtidig som antallet sykehusspesialister har økt betraktelig. Allmennlegene blir eldre og de som kommer inn i yrket jobber mindre enn tidligere.
Gjennomsnittlig arbeidsuke for NZ allmennleger er nå 32 timer/uke og de fleste allmennleger i byer deltar ikke i legevakt. Allmennlegetjenesten er privat drevet i New Zealand, noe som gjør at det ikke finnes en driftsmåte eller organisering av legetjenesten. Der er minst like stor variasjon her som i Norge, og forskjellen mellom Kaikoura Health Ltd og et privat legesenter i Wellington er enorm, noe som gjør at det er vanskelig å finne løsninger som kan appliseres i hele landet.
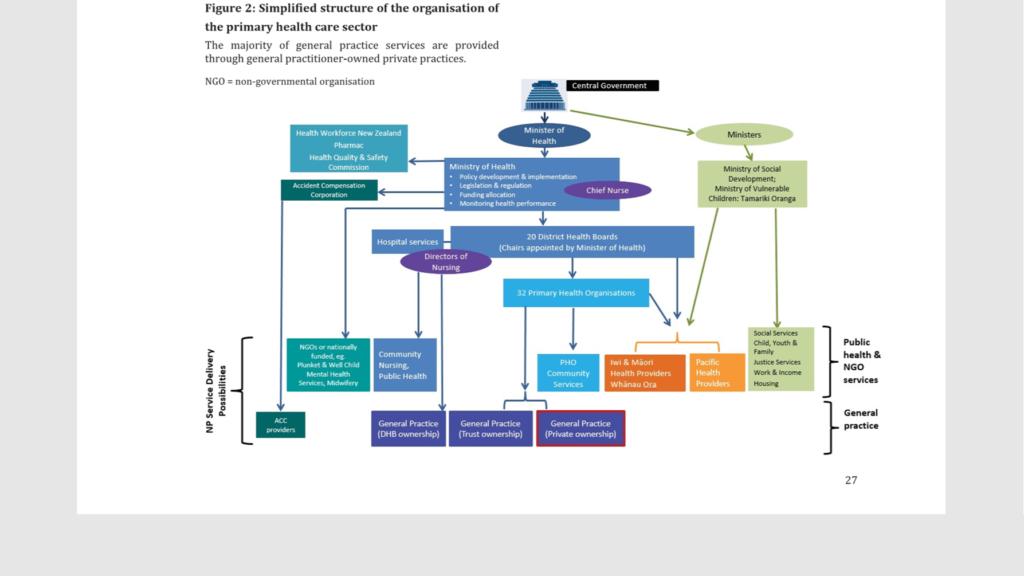
Organisasjonskart fra helvete
Etter seks måneder i New Zealand vet jeg mye om helsevesenet, men jeg er ikke sikker på at jeg er så mye klokere. Der er mange likheter, de samme oppgavene skal jo løses, men også store forskjeller fremfor alt i organisering og finansiering av primærhelsetjenesten. Organiseringen av primærhelsetjenesten virker nesten tilfeldig, som om noen hadde bestemt seg for at primærhelsetjenesten skulle være privat og utvikles med hjelp av markedskreftene, men at man etter hvert skjønte at det ikke fungerte og så begynte man å lappe og reparere.
Resultatet er at det som vi kaller primærhelsetjenesten i Norge, som kommunen er ansvarlig for, her på New Zeealand er fragmentert både finansielt og organisatorisk (se bilde). Kommunene i New Zealand har ikke ansvar for helsetjenestene, heller ikke pleie og omsorgstjenester. Lederen for primærhelsetjenesten i Canterbury mener at organisering og finansiering ikke har betydning fordi pasientene uansett må ha tjenester og fagfolk tilpasser seg og bygger de tjenester som er nødvendige. Jeg er ikke enig med ham.
Vi skal være takknemlige for at kommunene er ansvarlige for allmennlegetjenesten
Der er mange utfordringer i allmennlegetjenesten i NZ. Helsetjenesten i Kaikoura er etter min oppfatning både underdimensjonert og underfinansiert, men det virker ikke som det finnes nok insentiver til å løse ressursmangelen. Det er staten via regionene (District Health Board – DHB) som er ansvarlige for både primærhelsetjenesten og spesialisthelsetjenesten, og primærhelsetjenesten når ikke opp når begrensede ressurser skal fordeles. Det er langt fra Christchurch til Kaikoura både bokstavelig og billedlig, og det virker som om avstanden gjør at de som sitter på pengesekken ikke tar innover seg situasjonen i distriktene.
Fastlegeordningen i Norge er en del av primærhelsetjenesten som eies av lokalsamfunnet. Det har gjort det mulig å sikre gode, fleksible (og for så vidt kostbare) ordninger i distrikts-Norge, noe vi aldri hadde fått til dersom beslutningene om helsetjenesten i Bø ble fattet i Bodø. Mulighetene for å få til en velfungerende, integrert, helhetlig primærhelsetjeneste er derfor mye større i Norge enn i New Zealand.

Det er fantastisk i Kaikoura men det er det også i Vesterålen
Det å skifte rammevilkår og møte nye faglige og personlige utfordringer er spennende og fascinerende, men det kan også være slitsomt, føles utrygt og til tider kanskje ensomt. Kulturen på New Zealand er åpen, nysgjerrig og inkluderende, og det er lett å finne nye venner og skape et nytt nettverk. Jobben som allmennlege er forskjellig, men likevel lik nok til å gjøre det handterlig.
For en nordlending med interesse for hav og fjell er New Zealand generelt, og Kaikoura spesielt, et paradis. Det å sykle på jobb langs stranden på morgenen og se delfiner leke i bølgene og så dra på sykkeltur om kvelden i naturskog når solen går ned over fjellene er en gave. Men det er rart med det. Når jeg ser bilder fra Bø, i snøfokk og yr så lenger jeg likevel hjem til Nord-Norge. Det gjenstår å bestemme seg for om det er et tegn på galskap eller noe man skal sette pris på.
Råd til allmennleger som ønsker å dra til New Zealand for å jobbe.
New Zealand har legemangel, fremfor alt i distriktene, og 40% av alle leger er fra utlandet, de fleste naturlig nok fra Storbritannia og andre engelskspråklige land. Der er med andre ord jobb å få, men søknadsprosessen er omfattende, tar lang tid, ofte opp til et års tid, og krever både nøyaktighet og tålmodighet. Det er flere vikarbyråer som tilbyr hjelp til søknadsprosessen og jeg anbefaler sterkt at man bruker et av disse. Jeg brukte NZLocums (https://nzlocums.com), en myndighetsstøttet organisasjon som rekrutterer allmennleger fremfor alt til distriktskommuner. For å få praksislisens i New Zealand må man ha kontrakt med arbeidsgiver i minst 6 måneder. Der er krav om 12 måneders veiledet tjeneste før man kan jobbe selvstendig som allmennlege.
Kravene til språkkunnskaper for å jobbe i New Zealand er relativt høye (C1). IELTS- Academic kan tas i de største byene i Norge (https://takeielts.britishcouncil.org/locations/norway). Søknadsprosessen kan ikke startes før språktesten er tatt og der kan være ventetider. Jeg er svært god i engelsk, men hadde definitivt strøket om jeg ikke hadde øvd i forkant, så jeg anbefaler å ta utfordringen på alvor og bruke de verktøy som tilbys.
Hele søknadsprosessen koster omtrent NOK 10 000. Noe av det fikk jeg til min store overraskelse refundert av arbeidsgiver og det er mulig at man kan forhandle frem en avtale der alle kostnader blir dekket.
